不適合移植、或移植后復發的淋巴瘤,有哪些方案可用?
發布日期:2021-01-04常見的侵襲性非霍奇金淋巴瘤(NHL)是彌漫性大B細胞淋巴瘤(DLBCL),在美國占新診斷B細胞NHL病例的22%-24%。DLBCL具有侵略性,因此患者經常出現淋巴結腫大,結外受累以及其他需要立即治療的癥狀。
近年來,DLBCL的治療范圍已大大擴展,特別是對于患有復發或難治性(R/R)疾病的患者。
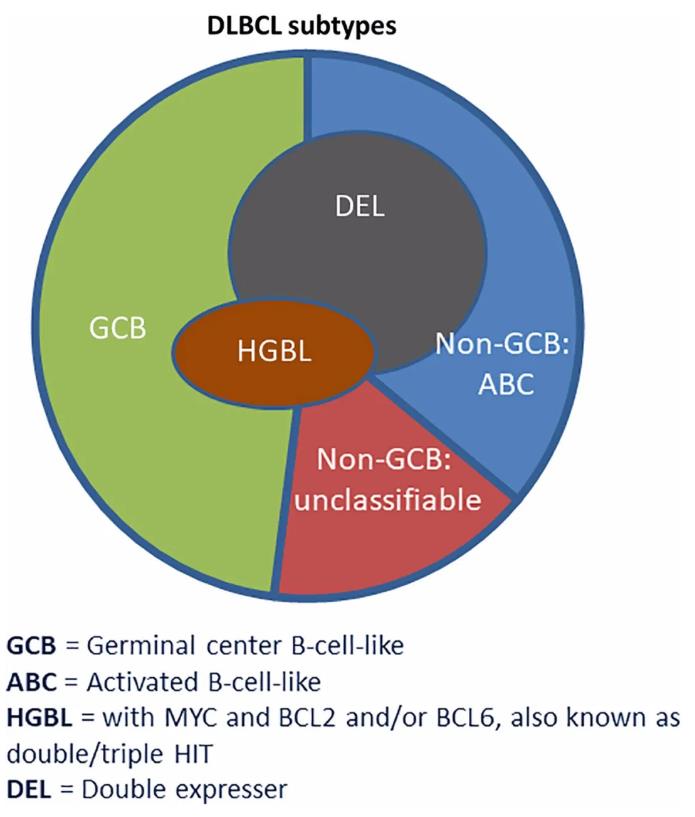
復發或難治性彌漫大B淋巴瘤的治療標準
一線DLBCL治療的當前治療標準是包括利妥昔單抗,環磷酰胺,鹽酸阿霉素,硫酸長春新堿和潑尼松(R-CHOP)的聯合化學免疫療法。化療周期的變化以及與放療(RT)結合使用的方法取決于疾病的分期。
盡管使用R-CHOP可以使60%的患者實現持久緩解,但使用該方案治療雙打擊淋巴瘤(DHL)和三打擊淋巴瘤(THL)的長期預后較差。【雙打擊型淋巴瘤是指淋巴瘤細胞具有C-MYC、BCL-2、BCL6基因擴增或易位,其中兩種基因異常;三打擊型淋巴瘤是指同時具有C-MYC、BCL-2及BCL-6基因三種異常】。
對于患有R/R疾病的患者,大劑量化療和自體干細胞移植(ASCT)可能會提供治愈的機會,但是有些因素可能會限制這種方法的實用性。例如,在MYC陽性R/R DLBCL陽性患者的治療中,ASCT被認為是有爭議的,因為它在DHL患者中產生的預后較差。此外,年齡較大或合并癥的患者可能不適合該方法、對二線化療無反應的患者的預后也可能較差。即使接受大劑量,挽救性化療和隨后的ASCT的患者,R/R DLBCL患者的1年生存率僅為28%。因此,在尋求改善R/R結局的過程中,臨床研究集中于DLBCL亞型,尤其是那些不適合移植或移植后復發的亞型。
R/R DLBCL患者的另一種選擇是CAR T細胞療法,有2年的緩解,以及40%的患者可完全緩解,以及25%的DHL/THL患者可完全緩解(CR)。
復發性或難治性DLBCL治療的新藥物
R/R DLBCL治療領域的進展包括:包括抗體-藥物偶聯物(ADC)polatuzumab vedotin-piiq,核輸出的選擇性抑制劑selinexor,以及和單克隆抗體tafasitamab-cxix。
Polatuzumab vedotin-piiq
Polatuzumab vedotin-piiq,是靶向B細胞表面蛋白CD79B的抗體偶聯藥物,已于2019年獲得FDA批準,與苯達莫司汀和利妥昔單抗聯合治療至少接受過2次治療的復發性或難治性彌漫性大B細胞淋巴瘤成人患者。
一項1b/2期研究(NCT02257567)將不符合ASCT資格的R/R DLBCL患者隨機接受苯達莫司汀和利妥昔單抗、或苯達莫司汀和利妥昔單抗(BR)聯合使用Polatuzumab vedotin-piiq。主要終點是CR;次要終點包括治療結束時的總體緩解率(ORR),優異的總體緩解率,緩解持續時間(DOR)和每個獨立審核委員會(IRC)評估的無進展生存期(PFS)。
結果顯示,中位隨訪22.3個月,三聯組的CR顯著增高(40% vs 17.5%), 總生存也顯著增高(12.4 vs 4.7個月),中位PFS分別為:9.5個月 vs 3.7個月。DOR分別為12.6個月vs 7.7個月。死亡風險降低了58%。
Selinexor
2020年,selinexor被FDA批準用于經過至少2線全身治療的R/R DLBCL(包括濾泡性淋巴瘤衍生的DLBCL)成年患者。Selinexor是選擇性核輸出(SINE)抑制藥。
FDA的批準基于單臂2期SADAL試驗(NCT02227251)的結果,該試驗包括18歲以上DLBCL,之前接受過2-5線治療,并且在接受ASCT后進展或不符合ASCT的患者。每周的第一天和第三天口服selinexor 60mg,直到疾病進展或出現不可接受的毒性。
結果顯示ORR為28.3%,疾病控制率為37%。在36位緩解者中,有13位可評估的患者CR,而23位患者則報告了PR。在中位隨訪11.1個月時,中位DOR為9.3個月。患有CR的患者的DOR中位數為23.0個月;PR患者的中位DOR為4.4個月。生發中心B細胞(GCB)樣亞型(n=59)的患者進行亞組分析,其ORR為33.9%,14% CR率和PR率為20%,而非GCB亞型(n=63)的患者ORR為20.6%。截止數據時,為7%(n=9)的患者表現出持續反應。
Tafasitamab-cxix
Tafasitamab-cxix是一種靶向CD19的單克隆抗體,已于2020年獲得FDA批準,與來那度胺聯合用于不適用ASCT的R/R DLBCL成人,包括低級別淋巴瘤衍生的DLBCL患者。
FDA對tafasitamab-cxix的批準基于二期的L-MIND試驗的數據。L-MIND試驗包括18歲以上R/R DLBCL,以前接受過1-3種療法(其中≥1種采用CD20的療法),并且不符合ASCT資格。患者在28天的周期內接受了tafasitamab-cxix和來那度胺的治療,第12周期后每2周繼續接受tafasitamab-cxix的治療,直至疾病進展。客觀反應率為60.0%,CR率為42.5%(34/80)。在各亞組中達到12個月DOR的患者比率是可比較的,接受過1種先前治療的患者中有70.5%的患者達到12個月DOR,接受2個或更多先前療法的患者72.7%達到12個月的DOR。
GCB DLBCL患者(n=37)的結果令人鼓舞,客觀緩解率為48.6%,12個月DOR率為53.5%,12個月OS率為65.4%。非GCB DLBCL(n=21)患者的結局較具有GCB亞型的患者有所改善,客觀緩解率為71.4%,12個月DOR率為83.1%,12個月OS為84.2%。2年隨訪,客觀緩解率為58.8%(47/80),CR率為41.3%(33/80);DOR的中位數為34.6個月,OS的中位數為31.6個月,PFS的中位數為16.2個月。
目前正在對R/R DLBCL環境中的靶向藥物進行多項研究,同時隨著診斷方法的改進,對DLBCL基因突變的進一步闡明可以繼續提供其他DLBCL亞型特異性選擇,從而提供更多針對患者的治療方法。





