去美國看病 肺癌治療現狀和新的靶向治療
發布日期:2016-09-16吳一龍教授等:肺癌治療現狀和新的靶向治療
早期肺癌的診斷
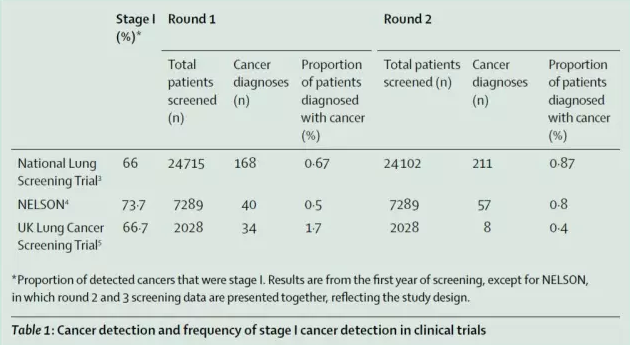
美國全國肺癌篩查試驗(NLST)入組了53000名煙齡30年的55-74歲的人群做低劑量螺旋CT篩查,長隨訪時間為7年,發現低劑量CT組肺癌致死率降低了20%,整體致死率降低了6.7%(表1)。
國際早期肺癌行動計劃分析了完成NLST試驗的21000例患者,不同的結節直徑基線導致了不同的癌癥診斷率。隨著基線設為5.0、6.0、7.0、8.0、9.0mm的增加,診斷有效率分別下降了36%、56%、68%、75%。
相關的臨床研究NELSON試驗(丹麥、比利時隨機化篩選試驗)的敏感性為92.4%,特異性為90.0%,證明了有效病例檢測的可行性。英國肺癌篩查試驗對2028名患者隨機進行CT篩查,發現536人結節直徑>5mm,這其中的41人患有肺癌。該試驗假陽性率為3.6%(表1)。美國放射學會(ACR)建議使用LUNG-RADS分類系統來標準化肺癌檢測,這使得肺癌篩查管理比NLST用的方法更有效。
在美國,肺癌篩查已納入公共及個人保險范圍。隨著篩查數量的增加及其費用的合理性,它已引起了廣泛的國際關注,譬如中國和加拿大已制訂了全國肺癌篩查指南。生物標志物檢測同樣廣受關注,然而,深入的研究以改善篩查有效性雖然重要,但獲益有限。為減少社保系統的財政壓力,篩查與戒煙應同步提倡。
早期肺癌的治療
推薦非小細胞肺癌(NSCLC)I-II期患者進行手術,術后五年生存率很高。大規模meta分析提示內視鏡治療在生活質量和生存率上優于開放性手術。圍手術期化療的meta分析發現IB-IIIA期病人有生存獲益,HR減少到0.83-0.92,并且5年絕對生存獲益5.4-6.9%。肺癌順鉑輔助治療評價合作組的薈萃分析發現,對照組的5年生存率為87.7%。ECOG1505試驗提示在早期未手術的患者中輔助bevacizumab治療無明顯獲益。RADIANT研究提示輔助性EGFR-TKI厄洛替尼治療未帶來生存獲益,然而其沒有特異性針對EGFR突變人群。其它研究提示EGFR-TKI作為手術過的患者的輔助治療無效。
I期NSCLC患者中有手術禁忌癥或拒絕手術患者,高劑量的立體放療會帶來較高的局部腫瘤控制和低毒性,一些II期臨床試驗,提示局部腫瘤控制率5年>85%。
對于局部晚期NSCLC患者(IIIA-B1期)不適合外科切除、體力狀況佳者,當今的標準治療包括6周的胸部放療輔以順鉑或卡鉑的雙藥化療。推薦的總放療劑量是60-66Gy。多中心試驗報道了中位生存期超過2年,5年生存率為15-20%。
晚期肺癌的治療
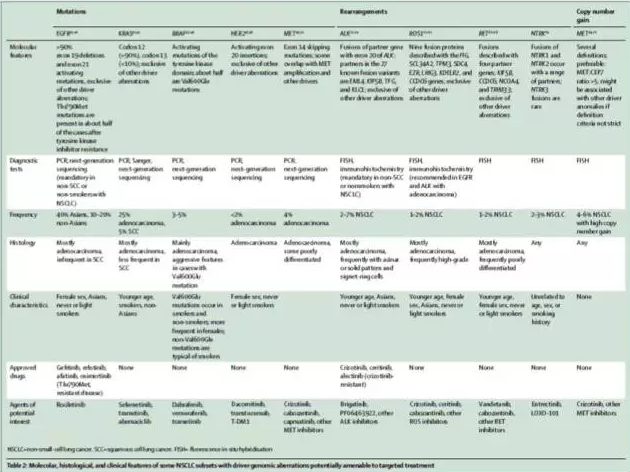
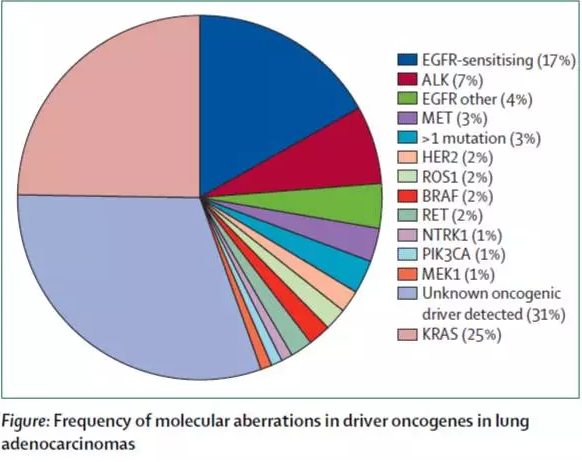
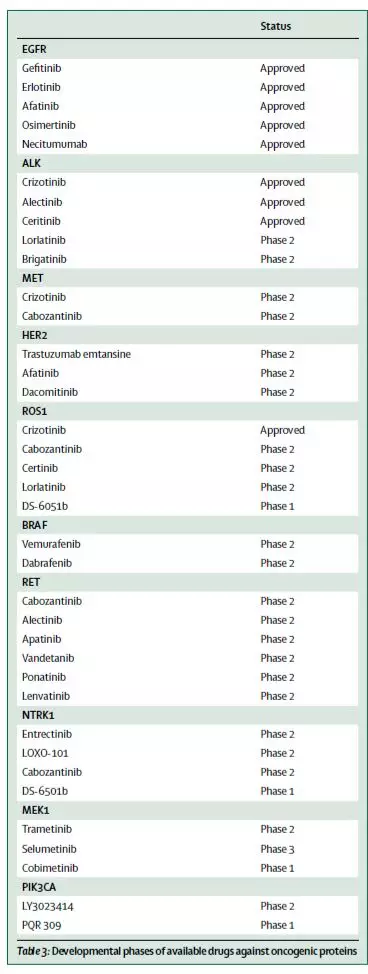
NSCLC治療的進步得益于通過不同技術平臺的分子領域的進步,有特異基因突變的患者可以從靶向治療中獲益(表2)。上至69%的晚期NSCLC患者可能有分子靶點(圖,表3)
EGFR激活突變
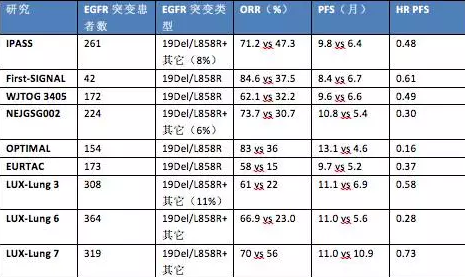
在NSCLC中,EGFR突變發生在10-20%的非東亞人群及40% 的亞洲人群,大多數為腺癌、年輕女性、不吸煙者。EGFR-TKI敏感突變常見于19外顯子(刪除突變)或21外顯子(L858R)。9個大型III期隨機控制試驗(RCTs)證實了EGFR-TKI作為EGFR突變NSCLC的一線治療與化療相比,可以改善PFS、ORR及QoF(見下表)。LUX-Lung 3 和LUX-Lung 6試驗表明,EGFR-TKI與化療相比,改善了OS;并前瞻性地探討了阿法替尼針對不常見突變的效果;揭示了不同EGFR突變間治療效果不同。
雖然二代TKI帶來OS的明顯改善,但其毒副作用大于一代TKI。因此,哪一個更適合一線用藥尚未得知。LUX-Lung 7 研究提示,阿法替尼顯著延長了PFS、ORR(見下表)。阿法替尼主要的副作用為腹瀉(12·5%)、皮疹或痤瘡(9·4%)。阿法替尼不會引起藥物相關間質性肺疾病,但吉非替尼會。
EGFR-TKI治療后,幾乎所有患者會產生獲得性耐藥而導致疾病進展。已證實的耐藥機制包括:EGFR繼發性突變、旁路激活、組織表型轉化等。
T790M突變
T790M是常見的EGFR繼發性突變,發生在50-65%的耐藥二次活檢標本中。三代可逆性抑制劑AZD9291,對T790M陽性病人的中位PFS為9.6個月,因此已被FDA和EMA批準治療該類人群。對于一線TKI治療后未發生T790M突變者,通常采用基于鉑類的化療。
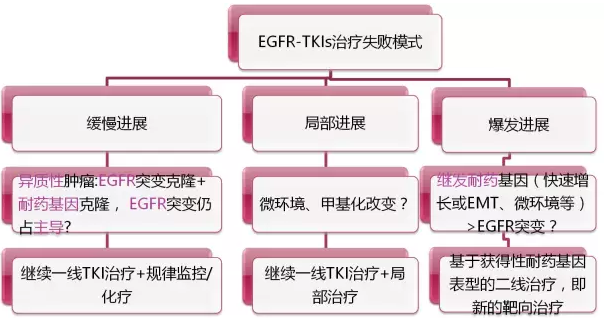
一線TKI治療疾病進展后應根據患者治療失敗模式進行下一步治療
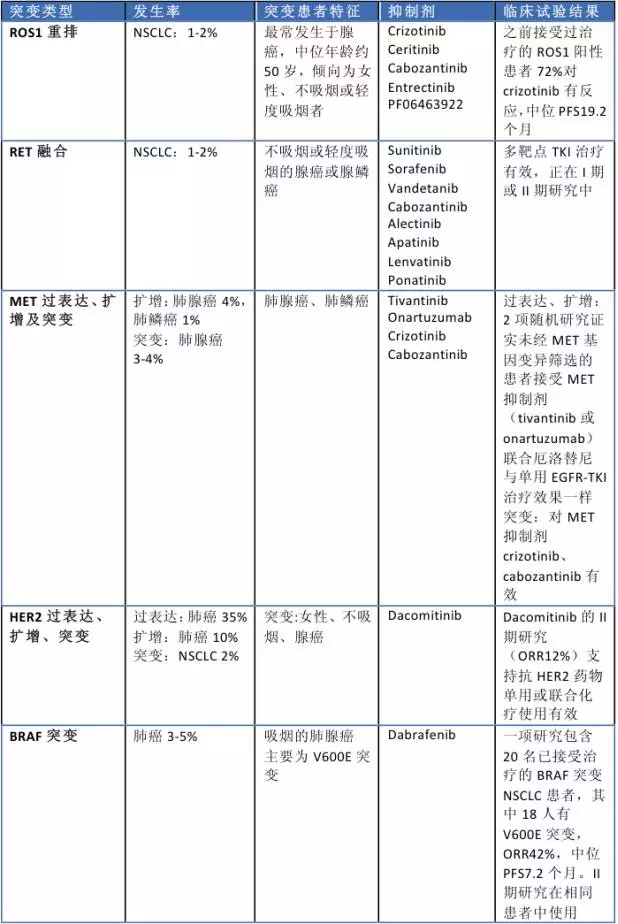
T790M EGFR抑制劑研究發現了對三代TKI獲得性耐藥的新機制,包括C979S突變、HER2及MET擴增、MAPR激活。由于基因突變指導治療的重要性及疾病進展中取得活檢組織的困難性,基于外周血的突變檢測正在迅速發展。T790M突變在外周血中檢出的特異性為90–100%,敏感性為85–90%。針對T790M陰性耐藥患者,TKI聯合貝伐單抗、化療及檢查點抑制劑治療正在臨床試驗中。肺癌腦轉移往往預后不良,靶向EGFR的新藥AZD3759和epitinib (HMPL-813) 對中樞神級系統的彌散性很好。
ALK重排
2007年發現的癌基因ALK重排及其相應的靶向藥的發展,對肺癌治療起到了很大影響。ALK驅動基因存在于2-7%的NSCLC中,中位診斷年齡約50歲,大多數為肺腺癌不吸煙者或輕度吸煙者。亞洲人更常見,50-60%為男性。免疫組化已獲批作為其診斷方法。而值得注意的是,ALK融合與其它癌驅動基因互相排斥,如EGFR、ROS1和KRAS。治療ALK陽性晚期NSCLC的基本藥物包括crizotinib、ceritinib及alectinib。
Crizotinib靶向ALK、ROS1、MET。PROFILE 1007試驗發現,在一線基于鉑類化療后的ALK陽性晚期NSCLC中,與培美曲塞或多西他賽相比,crizotinib顯示出更長的PFS(7·7 vs 3·0個月),更高的ORR(65% vs 20%);PROFILE 1014研究表明,在未經治療的患者中,與培美曲塞聯合鉑類化療相比,crizotinib表現出與PROFILE1007一致的優越性--PFS(10·9 vs 7·0個月),ORR(74% vs 45%)。然而患者使用crizotinib后,1-2年會耐藥,其中以中樞神經系統癥狀常見。
在單臂研究中,alectinib和ceritinib已在未使用crizotinib的患者身上顯示出明顯的活性 (ORR: alectinib 93%,ceritinib 67%) ,PFS: alectinib 19個月,ceritinib 27個月。ALEX III期試驗(NCT02075840)在未經治療的患者中,對alectinib與crizotinib進行比較,一項名為J-ALEX的研究表明,與crizotinib 相比,alectinib更有效。
其它正在研發的ALK抑制劑包括brigatinib,X-396及PF-06463922。
NSCLC中其它活躍的突變
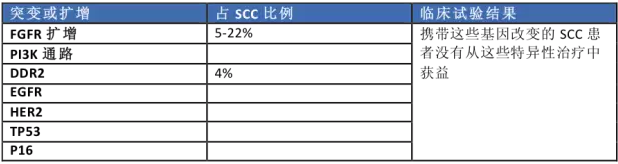
TCGA報道的肺鱗癌(SCC)基因變異情況
免疫治療
CTLA-4與PD-1阻斷劑的治療原理
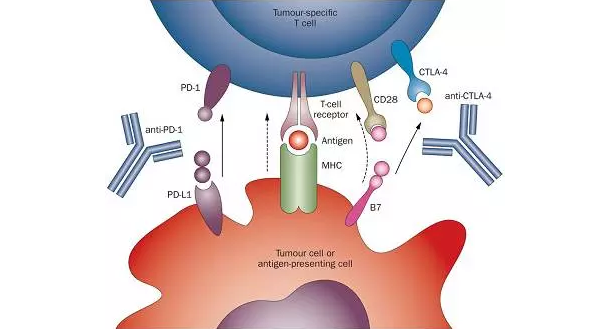
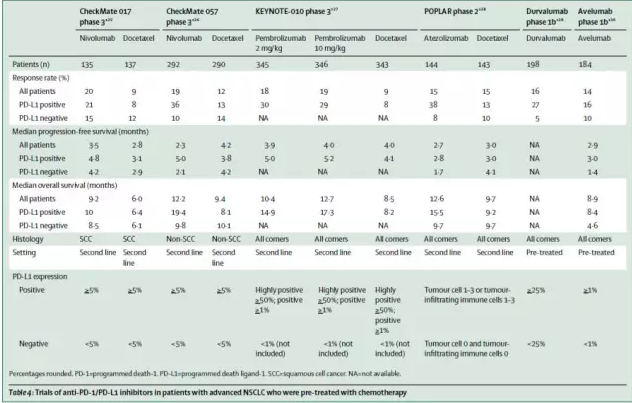
抗體靶向的免疫治療在很多惡性腫瘤上已獲得早期成功,在晚期肺癌和其它腫瘤的治療中已經起到了很大的作用(表4)
一些靶向PD-1受體的單克隆抗體(nivolumab, pembrolizumab) 或其配體PD-L1 (atezolizumab, durvalumab, avelumab)已應用于臨床。這些藥物的早期臨床試驗已證實在經治療的晚期NSCLC患者中,14-20%表現出迅速且持久的反應,且生存率的改善顯著。主要的副作用是無力、疲勞、喪失食欲、惡心及腹瀉。
抗PD-1或抗PD-L1藥物的臨床療效及安全性被4個隨機臨床試驗支持,其中有代表性的2個是在經基于鉑類化療治療的患者中比較nivolumab與多西他賽治療效果--CheckMate 017試驗和CheckMate 057試驗。

檢查點抑制劑的獲益主要限于PD-L1陽性腫瘤人群。Pembrolizumab在PD-L1表達細胞數≥50%的情況下,已被FDA批準作為二線及以上線的治療。默克公司宣布一項達到終點的大型研究表明,在PD-L1表達細胞數≥50%的情況下,pembrolizumab與化療相比,PFS和OS獲益明顯。
在一項包含所有NSCLC組織學亞型的II期試驗中,atezolizumab與多西他賽相比,表現出明顯獲益。
整體的數據表明PD-1抑制劑傾向于在經過標準化療的肺鱗癌中作為二線治療,在非肺鱗癌中至少需要滿足PD-L1陽性的條件。
在之前未經治療的患者中,抗PD-1或抗PD-L1抑制劑的早期試驗的結果喜人--在PD-L1陽性患者中1年生存期超過70%。幾項試驗正在比較這些藥物聯合鉑類治療方案作為一線治療的效果。
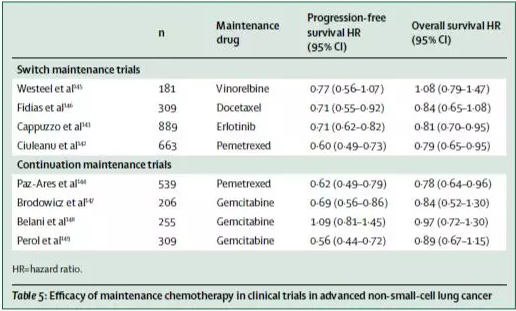
晚期NSCLC患者的維持治療
臨床觀察后4-6周期聯合化療已成為晚期NSCLC一線治療的標準治療。目前為止,轉化治療策略(不同于一線治療)培美曲塞聯合厄洛替尼,或培美曲塞持續維持治療改善了治療效果,包括OS、PFS(表5)。一些研究提示維持治療對PFS(HR 0·53–0·67)有顯著影響,對OS(HR 0·85–0·88)有一定影響。雖有一定臨床毒性,但維持了治療病人的生活質量。轉化維持療法與持續維持治療相比,在實際中不常用。
一些影響實施維持治療的因素包括腫瘤組織類型(培美曲塞僅用于NSCLC中的非鱗癌)、基因組學、對誘導的反應、患者體力狀態(PS評分≥2,不能從該方法中獲益)及患者的選擇。
結論
雖然肺癌是一種診斷時常為晚期,而且治療方案沒有什么進展的疾病,但是過去的十年在高危人群中的肺癌篩查和晚期患者根據分子亞型進行系統性治療上取得了令人鼓舞的結果。期待這些患者進一步的治療進展是通過更特異的靶向治療、使用靶向特異性耐藥突變的新一代藥物,建立一個長期治療途徑。
此外,不斷檢測到新的分子靶點促進了新療法的發展。對于非小細胞肺癌患者的許多亞型,未來聯合治療(使用靶向治療或免疫治療)可能是終的治療選擇。
去美國看病服務提供商[愛諾美康]轉載自(腫瘤資訊)





